Другие названия и синонимы
Hepatopulmonary syndrome.МКБ-10 коды
Описание
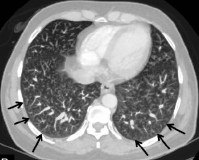
Гепатопульмональный синдром. Это патологические изменения легочных сосудов, возникающие на фоне хронических заболеваний печени. Основная причина - цирроз печени, реже состояние сопровождает хронический гепатит, желчнокаменную болезнь, патологии сосудов печени. Симптомы: одышка, усиливающаяся в вертикальном положении тела, периоральный цианоз и акроцианоз, деформация пальцев рук, похожая на «палочки» и «часовые очки». Диагностика включает трансторакальную контрастную эхокардиографию, метод радиоизотопного сканирования, ангиопульмонографию. Поддерживающее лечение включает кислородную терапию и селективную эмболизацию сосудов, а радикальное лечение включает трансплантацию печени.
Дополнительные факты
Гепатопульмональный синдром (ПГС) - типичное осложнение терминальной стадии заболевания печени, которое в современной гепатологии встречается, по разным данным, у 4-47% пациентов. Широкое распространение статистических данных связано с отсутствием четких диагностических критериев и сложностью раннего выявления HPS, поскольку его симптомы частично совпадают с проявлениями основной патологии. Впервые патогенная связь между поражениями легких и печени была обнаружена в 1884 году доктором М. Флукигером, а 100 лет спустя Т.С. Кеннеди и Р.Дж. Кнудсон подробно описали симптомы синдрома.
Причины
Гепатопульмональный синдром встречается у 4-19% пациентов с циррозом печени и у 15-20% людей, ожидающих пересадки органов. Иногда патология развивается при нелеченном хроническом гепатите, осложненном течении желчнокаменной болезни. Редкие причины включают портальную гипертензию без цирроза - с тромбозом воротной вены, синдромом Будды-Киари, врожденным фиброзом печени. Нет корреляции между тяжестью заболевания и риском гепатопульмонального синдрома.
Патогенез
Морфологический субстрат гепатопульмональных нарушений - прекапиллярно-капиллярная дилатация (функциональное шунтирование). В то же время в легких открываются уже существующие артериовенозные шунты и расширяется микрососудистая сеть («плевральные ускорители»). Кроме того, у пациентов увеличивается количество артериовенозных шунтов, что связано с прогрессированием портальной гипертензии.
Повышение синтеза оксида азота, вещества с выраженными сосудорасширяющими свойствами, играет центральную роль в патогенезе гепатопульмонального синдрома. Также большое значение в механизме развития заболевания имеют фактор некроза опухоли, бактериальные липополисахариды, эндотелин-1. Эти вещества увеличивают выработку оксида азота, способствуют накоплению карбоксигемоглобина в крови и нарушают диффузию газов в легких.
Результатом микро- и макроизменений паренхимы легких является снижение эффективной вентиляции легких, что проявляется в тяжелой артериальной гипоксемии. Снижение насыщения крови кислородом активирует дыхательный центр, что приводит к тахипноэ и другим нарушениям. Когда компенсаторные механизмы не могут справиться с нарастающей гипоксемией, у пациентов усиливается дыхательная недостаточность.
Повышение синтеза оксида азота, вещества с выраженными сосудорасширяющими свойствами, играет центральную роль в патогенезе гепатопульмонального синдрома. Также большое значение в механизме развития заболевания имеют фактор некроза опухоли, бактериальные липополисахариды, эндотелин-1. Эти вещества увеличивают выработку оксида азота, способствуют накоплению карбоксигемоглобина в крови и нарушают диффузию газов в легких.
Результатом микро- и макроизменений паренхимы легких является снижение эффективной вентиляции легких, что проявляется в тяжелой артериальной гипоксемии. Снижение насыщения крови кислородом активирует дыхательный центр, что приводит к тахипноэ и другим нарушениям. Когда компенсаторные механизмы не могут справиться с нарастающей гипоксемией, у пациентов усиливается дыхательная недостаточность.
Клиническая картина
Основным симптомом ГПС является сильная одышка в покое и во время физических упражнений. Его отличительной особенностью является плоскостопие - резкое обострение симптомов при переходе из горизонтального положения в вертикальное, что вызвано снижением парциального напряжения кислорода в крови. По этой причине пациенты с гепатопульмональными заболеваниями не переносят даже легких физических нагрузок, и качество их жизни значительно снижается.
Длительный гепатопульмональный синдром сопровождается признаками дыхательной недостаточности: цианозом кожи носогубного треугольника и кончиков пальцев, деформацией дистальных фаланг пальцев в виде «голеней», а ногтей - в виде «часовых стекол». Количество сосудистых «звездочек» на коже резко увеличивается, что является признаком системного расширения сосудов.
Ассоциированные симптомы: Одышка. Пальцы - барабанные палочки.
Длительный гепатопульмональный синдром сопровождается признаками дыхательной недостаточности: цианозом кожи носогубного треугольника и кончиков пальцев, деформацией дистальных фаланг пальцев в виде «голеней», а ногтей - в виде «часовых стекол». Количество сосудистых «звездочек» на коже резко увеличивается, что является признаком системного расширения сосудов.
Ассоциированные симптомы: Одышка. Пальцы - барабанные палочки.
Возможные осложнения
При заболевании прогрессивно ухудшается оксигенация крови, возникает ишемия всех внутренних органов, что усугубляет явления портальной гипертензии. Гепатопульмональный синдром часто заканчивается смертью пациента от респираторных заболеваний и терминальной стадии печеночной недостаточности. Средняя продолжительность жизни пациентов с сочетанием цирроза печени с ГФС составляет 10,6 месяца, тогда как пациенты без этого синдрома живут до 40,8 месяцев.
Диагностика
При первоначальном диагностировании у пациента хронического заболевания печени и жалоб на одышку пульмонолог проводит пульсоксиметрию. В случае падения pO2 на 3-10 мм при переходе из горизонтального положения тела в вертикальное врач может заподозрить гепатопульмональный синдром. Для проверки диагноза назначаются следующие методы исследования:
• Трансторакальная контрастная эхокардиография. Золотой стандарт» используется для обнаружения внутрилегочного шунта. Пациенту вводят контрастное вещество, которое образует микропузырьки в сосудах. Когда эти пузырьки визуализируются в левых камерах сердца, диагноз подтверждается, так как в физиологических условиях они не могут проходить через легочные капилляры небольшого диаметра.
• Поиск радиоизотопов. Чтобы подтвердить расширение сосудов, в кровоток вводят крупные частицы альбумина, которые обычно не попадают в узкие капилляры легких. При интенсивном артериовенозном шунте до 60% меченых изотопами частиц проходят через легочную ткань и накапливаются во внутренних органах.
• Ангиопульмонография. При тяжелой гипоксемии рентгеноконтрастное изображение артериовенозных шунтов в легких выполняется как подготовка к инвазивному лечению. Во время исследования врач изучает состояние сосудистой сети, оценивает размер крупных легочных артерий и мелких периферических сосудов.
• Анализ газового состава крови. Гепатопульмональный синдром диагностируется при уменьшении диффузии окиси углерода в легких менее чем на 80% и снижении насыщения крови кислородом менее чем на 92%. Для подтверждения диагноза рекомендуется функциональная проба с чистым кислородом: при внутрилегочном шунтировании pO2 составляет менее 70 мм.
• Трансторакальная контрастная эхокардиография. Золотой стандарт» используется для обнаружения внутрилегочного шунта. Пациенту вводят контрастное вещество, которое образует микропузырьки в сосудах. Когда эти пузырьки визуализируются в левых камерах сердца, диагноз подтверждается, так как в физиологических условиях они не могут проходить через легочные капилляры небольшого диаметра.
• Поиск радиоизотопов. Чтобы подтвердить расширение сосудов, в кровоток вводят крупные частицы альбумина, которые обычно не попадают в узкие капилляры легких. При интенсивном артериовенозном шунте до 60% меченых изотопами частиц проходят через легочную ткань и накапливаются во внутренних органах.
• Ангиопульмонография. При тяжелой гипоксемии рентгеноконтрастное изображение артериовенозных шунтов в легких выполняется как подготовка к инвазивному лечению. Во время исследования врач изучает состояние сосудистой сети, оценивает размер крупных легочных артерий и мелких периферических сосудов.
• Анализ газового состава крови. Гепатопульмональный синдром диагностируется при уменьшении диффузии окиси углерода в легких менее чем на 80% и снижении насыщения крови кислородом менее чем на 92%. Для подтверждения диагноза рекомендуется функциональная проба с чистым кислородом: при внутрилегочном шунтировании pO2 составляет менее 70 мм.
Лечение
Лечение ограничено. Пациентам рекомендуются лекарства для стабилизации состояния и коррекции основного заболевания, а антагонисты сосудорасширяющих средств используются для замедления прогрессирования гепатопульмонального синдрома. Врачи используют аэрозоль L-NAME и антидепрессанты СИОЗС, но они приносят только временное облегчение.
В клинической практике для уменьшения симптомов дыхательной недостаточности пациенты получают респираторную поддержку - интраназальное вдыхание увлажненного кислорода. Метод эффективен на начальной стадии ГПС, однако при системном расширении сосудов не дает желаемого эффекта. Экспериментальные исследования продемонстрировали эффективность совместного применения кислородной терапии и блокаторов фактора некроза опухолей, улучшающих газообмен в легких.
При умеренной степени респираторных нарушений показана избирательная эмболизация крупных артериовенозных шунтов. Вмешательство проводится для исправления симптомов и улучшения качества жизни пациентов. Единственное радикальное лечение - ортотопическая трансплантация печени или комплексы печень-легкие, печень-легкие-сердце. У 85% пациентов в течение года после трансплантации органа исчезает гепатопульмональный синдром.
В клинической практике для уменьшения симптомов дыхательной недостаточности пациенты получают респираторную поддержку - интраназальное вдыхание увлажненного кислорода. Метод эффективен на начальной стадии ГПС, однако при системном расширении сосудов не дает желаемого эффекта. Экспериментальные исследования продемонстрировали эффективность совместного применения кислородной терапии и блокаторов фактора некроза опухолей, улучшающих газообмен в легких.
При умеренной степени респираторных нарушений показана избирательная эмболизация крупных артериовенозных шунтов. Вмешательство проводится для исправления симптомов и улучшения качества жизни пациентов. Единственное радикальное лечение - ортотопическая трансплантация печени или комплексы печень-легкие, печень-легкие-сердце. У 85% пациентов в течение года после трансплантации органа исчезает гепатопульмональный синдром.
Прогноз
Гепатопульмональный синдром - неблагоприятное состояние, вызывающее смерть у 62-84% пациентов, не перенесших трансплантацию печени в течение первого года после постановки диагноза. После трансплантации органа прогноз улучшается, но до 15% пациентов продолжают страдать симптомами гепатопульмонального синдрома в посттрансплантационном периоде. Профилактика состояния заключается в ранней диагностике и лечении заболеваний печени, профилактике цирроза печени и портальной гипертензии.
Список литературы
1. Гепатопульмональный синдром/ С.Н. Авдеев// Пульмонология. сonsilium Medicum. 2016.
2. Гепатопульмональный синдром - современное состояние проблемы / Е.И. Григоренко// КТЖ. 2010.
3. Гепатопульмональный синдром/ В.Т. Ивашкин, М.А. Морозова, М.В. Маевская// Трансплантология. 2009.
4. Гепатопульмональный синдром// С.В. Курсов, Г. Михневич, Н.В. Лизогуб, С.Н. Скороплет// Медицина неотложных состояний. 2009.
2. Гепатопульмональный синдром - современное состояние проблемы / Е.И. Григоренко// КТЖ. 2010.
3. Гепатопульмональный синдром/ В.Т. Ивашкин, М.А. Морозова, М.В. Маевская// Трансплантология. 2009.
4. Гепатопульмональный синдром// С.В. Курсов, Г. Михневич, Н.В. Лизогуб, С.Н. Скороплет// Медицина неотложных состояний. 2009.
Похожие заболевания
Связанные стандарты мед. помощи
Основные медуслуги (по которым подбираются клиники)
Нехирургическое лечение
- Плазмаферез мембранный
Что сделать врачу (осмотр)
- Суточное мониторирование артериального давления
Клиники с лучшими ценами (по 22 выбранным медуслугам)
|
| МЕДСИ на Рублевском шоссе - Москва (м. Кунцевская) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ на Солянке - Москва (м. Китай-Город) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 +7(495) 730-14-34 +7(985) 239-51-02 |
рейтинг: 4.3
|
26650₽ | |
| МЕДСИ на Ленинской Слободе - Москва (м. Автозаводская) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ в Бутово - Москва (м. Бульвар Дмитрия Донского) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.5
|
26650₽ | |
| МЕДСИ в Марьино - Москва (м. Марьино) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ на Полянке - Москва (м. Полянка) | +7(495..показать+7(499) 116-82-39 +7(495) 730-57-23 +7(495) 152-55-46 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ в Митино - Москва (м. Пятницкое шоссе) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.2
|
26650₽ | |
| МЕДСИ на Ленинградском проспекте - Москва (м. Аэропорт) | +7(495..показать+7(499) 116-82-39 +7(495) 229-18-75 +7(495) 152-55-46 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ в Красногорске - Красногорск (м. Пятницкое шоссе) | +7(495..показать+7(499) 116-82-39 +7(495) 730-57-15 +7(495) 152-55-46 |
рейтинг: 4.4
|
26650₽ | |
| МЕДСИ на Ленинском проспекте - Москва (м. Шаболовская) | +7(495..показать+7(499) 116-82-39 +7(495) 023-60-84 |
рейтинг: 4.4
|
26650₽ | |